Николь Фрейзер, Аданна Чуквума, Марианна Кошкакарян, Лусине Енгибарян, Сяохуэй Хоу, Томми Уилкинсон, Кристина Мейер
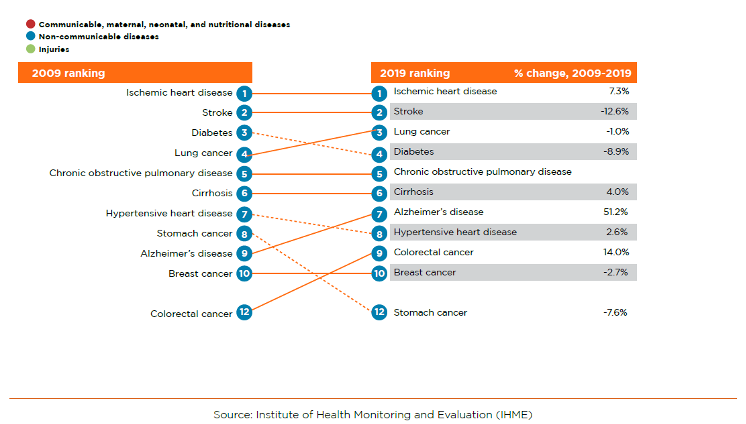
Когда в 1997 году Армения ввела свой первый пакет базовых пособий (ПБП), средняя ожидаемая продолжительность жизни при рождении составляла 70 лет, а уровень смертности детей в возрасте до пяти лет – 35 смертей на 1000 живорождений. За последние двадцать лет уровень смертности детей в возрасте до пяти лет снизился до 12 смертей на 1 000 живорождений, а средняя продолжительность жизни выросла до 75 лет. В то же время доля населения в возрасте 65 лет и старше выросла с 6 до 12 процентов, а неинфекционные заболевания (НИЗ), включая сердечно-сосудистые заболевания (ССЗ) и рак, стали преобладающими причинами смерти и инвалидности (Рисунок 1). По сравнению с другими странами с аналогичными социальными и демографическими показателями, Армения имеет более высокий стандартизированный по возрасту показатель количества лет жизни с поправкой на инвалидность на 100 000 человек, вызванный ишемической болезнью сердца, инсультом и диабетом.
ПБП как основной инструмент обеспечения всеобщего доступа к основным услугам здравоохранения
Доступ к высококачественному медицинскому обслуживанию необходим для профилактики и лечения НИЗ. Однако, хотя 100 процентов беременных женщин получают дородовый уход и родовспоможение у квалифицированного врача, основные услуги по лечению НИЗ используются недостаточно. Например, менее 25 процентов взрослых прошли скрининг на сахарный диабет, и только 44 процента прошли скрининг на гипертонию. Такие модели использования медицинских услуг отчасти отражают дифференцированный охват различных услуг и групп населения в рамках ПБП.
ПБП, финансируемая из национального бюджета, обеспечивает населению Армении всеобщий доступ к экстренной и первичной медицинской помощи, исключая большинство амбулаторных лекарств. Правительство также финансирует больничное обслуживание и дорогостоящие диагностические услуги для 30 процентов армян, включая некоторых государственных служащих, малообеспеченные семьи и социально уязвимые группы. Таким образом, для большинства населения оплата из собственных карманов (OOP) является преобладающим источником финансирования медицинской помощи, что создает барьеры для ее использования. Группы с расширенным охватом через BBP имеют на 36% более высокие показатели использования амбулаторного лечения. Около 85% всех расходов на здравоохранение оплачивается за счет внебюджетных средств, что намного выше среднего показателя в 31% в странах с уровнем дохода выше среднего или 30% в Европейском регионе.
Правительство периодически пересматривает BBP, изменяя объем услуг, группы населения, на которые распространяются льготы, и ставки возмещения. Однако основными причинами этих изменений являются бюджетные и политические соображения, а не бремя болезней и приоритеты служб здравоохранения. Некоторые услуги из пакета также возмещаются на уровне, который ниже стоимости их предоставления, что отчасти объясняется низким уровнем государственного финансирования здравоохранения, стимулирующим недостаточное предложение этих услуг поставщиками и спрос на неофициальные платежи. Армения не может финансировать все услуги для всего населения. Однако для достижения прогресса на пути к УВК, учитывая ограничения в финансировании здравоохранения, в процессе пересмотра ПБП следует учитывать ключевые технические критерии, включая бремя заболеваний, показатели использования медицинских услуг и необходимость финансовой защиты.
Изучение вариантов для более инклюзивного и более высокого воздействия ПБП
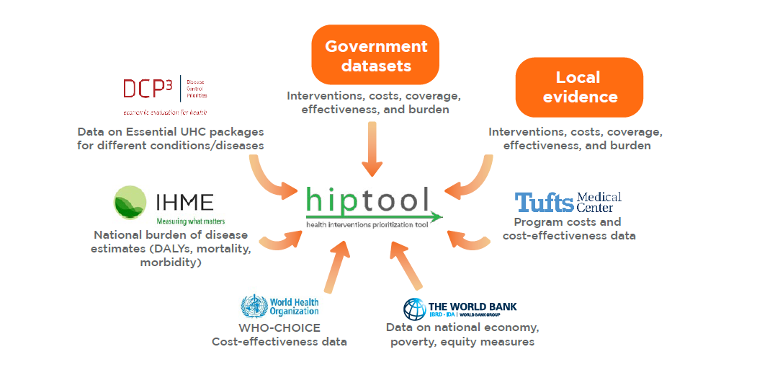
Совместно с Министерством здравоохранения Армении Всемирный банк провел оценку с использованием инструмента приоритетности вмешательства в здравоохранение (HIPtool), чтобы определить потенциальные изменения в ББП, которые могут способствовать улучшению здоровья населения. HIPtool использует алгоритм, основанный на модели, для определения оптимального распределения ресурсов, которое максимизирует результаты здравоохранения, с учетом расходов на здравоохранение, бремени болезни, охвата и эффективности вмешательства, экономической эффективности, а также общественной ценности для справедливости и финансовой защиты (рис. 2). Этот инструмент предоставляет аналитические результаты, которые могут послужить основой для обсуждения заинтересованными сторонами будущих изменений в ББП, отвечающих возникающим потребностям здравоохранения.
Исследовательская группа изучила три различных сценария, чтобы исследовать гипотетическое влияние перепроектированного BBP:
В Сценарии 1
мы оптимизировали расходы в рамках бюджета на 2019 год, допустив максимальное увеличение охвата вмешательства на 10 процентов, чтобы понять, как можно изменить приоритеты услуг BBP в краткосрочной перспективе.
В Сценарии 2
мы сравнили оптимизированные бюджетные ассигнования на 2019 год с гипотетическим бюджетом, который на 40% превышал текущий бюджет, чтобы изучить дополнительное влияние на здоровье населения увеличения финансирования здравоохранения.
Сценарий 3
сравнивал модель с повышенным весом экономической эффективности по отношению к справедливости и защите от финансовых рисков с другой моделью с равным весом этих факторов.
Последствия для получения большей отдачи от ВВР
1. Увеличить ассигнования на высокоэффективные вмешательства: Оптимизация распределения ресурсов между услугами в рамках ПБП и бюджета общественного здравоохранения на 2019 год могла бы предотвратить дополнительно 30 000 летальных исходов (Рисунок 3). В соответствии с бременем заболеваний в стране, пакет услуг в области сердечно-сосудистой системы получил наибольшее финансирование как в сценарии бюджета на 2019 год, так и в оптимизированном сценарии бюджета. Однако мы также выявили необходимость увеличения ассигнований на экономически эффективные мероприятия по лечению заболеваний опорно-двигательного аппарата и рака, которые могли бы решить проблему значительного бремени заболеваний.
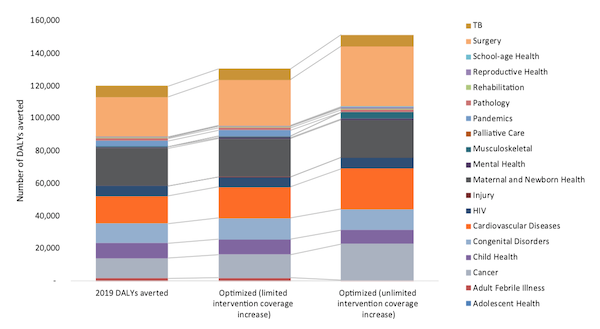
2. Увеличение финансирования здравоохранения: Увеличение финансирования здравоохранения на 40 процентов позволит предотвратить дополнительно 15 000 летальных исходов, выделив дополнительные средства на борьбу с ССЗ, хирургию, психическое здоровье, паллиативную помощь, реабилитацию и борьбу с пандемиями. Оптимизация расходов в рамках сокращенного бюджета привела к уменьшению ассигнований на важнейшие мероприятия, включая паллиативную помощь, психическое здоровье, здоровье матерей и новорожденных. Этот анализ показал, как ограниченные государственные расходы на здравоохранение ограничивают инвестиции в экономически эффективные мероприятия, которые в противном случае были бы направлены на приоритетные группы населения.
3. Объединение финансирования общественного здравоохранения: В модели мы объединили ресурсы для вертикальных программ, поддерживаемых правительством и партнерами по развитию, с финансами на услуги здравоохранения в целом. Оптимизация показала, что существуют возможности для повышения эффективности расходов на здравоохранение за счет перераспределения средств между вертикальными программами и другими услугами. Переход от донорского к государственному финансированию здравоохранения предоставляет национальным заинтересованным сторонам более широкую автономию в распределении расходов для получения этих преимуществ эффективности.
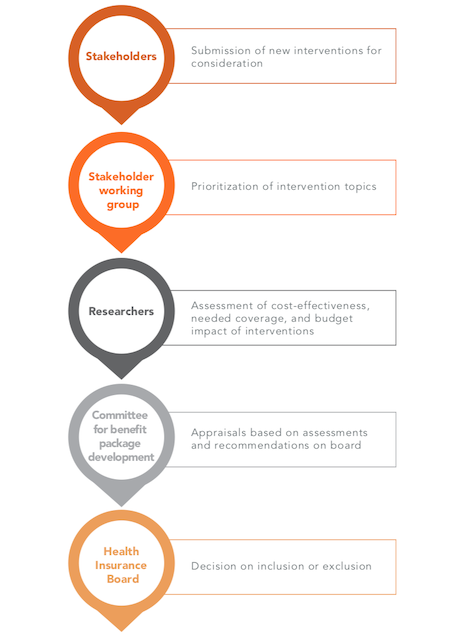
4. Внедрение систематической оценки технологий здравоохранения (ОТЗ): Этот анализ иллюстрирует преимущества внедрения систематического процесса пересмотра ПБП, учитывающего важнейшие технические критерии. Опираясь на успешный опыт других стран, эти оценки должны дополняться консультациями с заинтересованными сторонами и должны быть закреплены в правовых документах (рис. 4). С этой целью в частном секторе ведется работа по наращиванию потенциала в области HTA для лекарств и медицинских услуг, возглавляемая Армянской ассоциацией специалистов по доказательной медицине, Армянским центром фармаконадзора ETL и Голландской платформой развития HTA. Это может стать отправной точкой для пересмотра процесса пересмотра ПБП в Армении.
Заключение
Результаты анализа были распространены на национальном мероприятии по УГК в феврале 2021 года, в котором приняли участие заинтересованные стороны из министерств здравоохранения, финансов и экономики, Агентства здравоохранения штата, Национального института здравоохранения, Национального центра по контролю заболеваний и Национального института труда и социальных исследований. Национального института труда и социальных исследований. После этого в апреле 2021 года для ключевого технического персонала был проведен семинар по использованию программного обеспечения HIPtool и параметризованной модели Армении, в рамках которого были проведены более широкие размышления о том, какие критерии и принципы могут использовать страны при разработке пакета льгот.
Этот анализ эффективности распределения является иллюстрацией того, как математическая оптимизация может помочь в принятии решений по будущему ББП Армении, используя инструмент с открытым исходным кодом. HIPtool позволяет пользователям моделировать различные сценарии на основе бремени болезни, экономической эффективности, общего бюджетного пакета и общественной ценности для справедливости и финансовой защиты. Четкий анализ соотношения цены и качества в здравоохранении, а также справедливости и защиты от финансовых рисков приобретет новую актуальность в эпоху, наступившую после событий COVID-19. Хотя путь к UHC будет варьироваться от страны к стране, национальные пакеты медицинских льгот, основанные на фактических данных, будут играть решающую роль в обеспечении всеобщего доступа к высококачественному медицинскому обслуживанию.
Полный текст отчета читайте здесь.